科室新闻
科研速递丨张鸿祺教授团队发表颅颈交界区动静脉瘘所致静脉高压脊髓病的临床及预后特征宣武经验

第一作者:王殷庆,马永杰,宋子豪
通讯作者:张鸿祺
作者单位:首都医科大学宣武医院

Wang Y, Ma Y, Song Z, Yang C, Tu T, Yang K, He C, Li G, Hu P, Sun L, Ye M, Zhang H. Clinical and prognostic features of venous hypertensive myelopathy from craniocervical arteriovenous fistulas: a retrospective cohort study. J Neurosurg. 2023 Jan 13:1-11. doi: 10.3171/2022.11.JNS221958. Epub ahead of print. PMID: 36640099.

扫码即可查看原文
+ + + + + + + + + + +
研究背景
+ + + + +
方 法
CCJAVF定义为位于颈静脉孔、舌下神经管、枕骨大孔、C1或C2椎骨水平的硬膜下、硬膜或硬膜外动静脉瘘,不伴髓内血管畸形样结构。回顾性收集2002年1月1日至2020年12月30日在宣武医院接受治疗的65例CCJVHM患者的住院和随访资料。CCJVHM患者的纳入标准如下:①数字减影血管造影(Digital Subtraction Angiography,DSA)显示瘘管引流至脊髓或延髓表面、椎旁静脉丛或颈静脉;②脊髓或延髓在T2 MRI上呈高信号;③临床表现为肢体无力和大小便功能障碍。其中DSA结果是必需的,其他两项是可选的。排除标准如下:①CT或MRI检查提示出血性病灶,或者病史提示出血可能(如突发难以忍受的疼痛);②MRI示引流静脉巨大扩张压迫脊髓或神经根;③临床表现为单纯搏动性耳鸣、头痛、头晕和颅神经麻痹,无脊髓和延髓水肿证据。将AVF分为DAVF、RAVF、EDAVF和PAVF。所有患者在入院时进行神经功能评估,并在术后7天、1年、3年、5年和7年通过电话或门诊随访完成评估。所有患者术后7天和1年进行MRI或DSA复查。随访医师每年更换,并且对以前的随访记录不知情。本研究经宣武医院伦理委员会批准,所有患者均签署知情同意书。
表1. 静脉高压性脊髓病评分量表(Venous Hypertensive Myelopathy Scale,VHMS)
结 果
01
人口统计学和临床特征
02
临床表现及静脉高压性脊髓病量表
图3. CCJVHM临床表现和不同量表比较
03
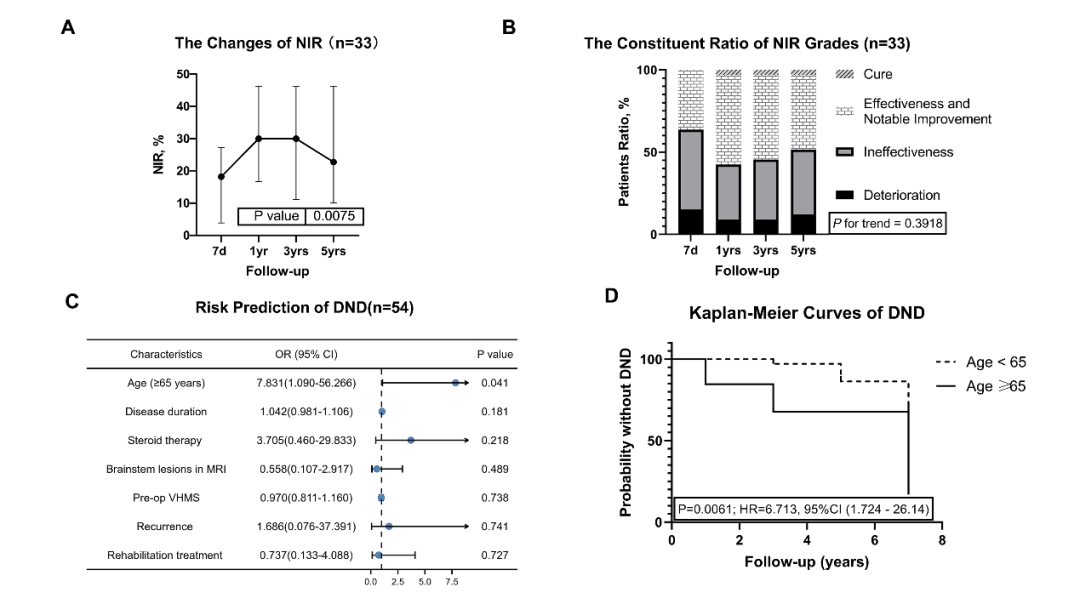
术后神经功能长期随访
图4. 术后神经功能分析
04
复发和术后不良事件
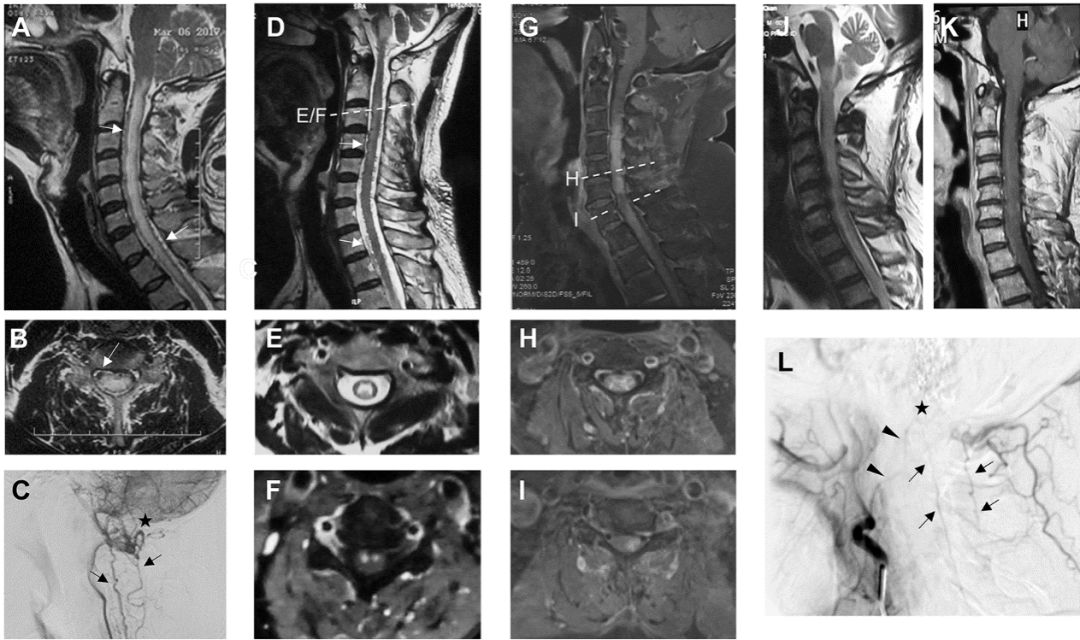
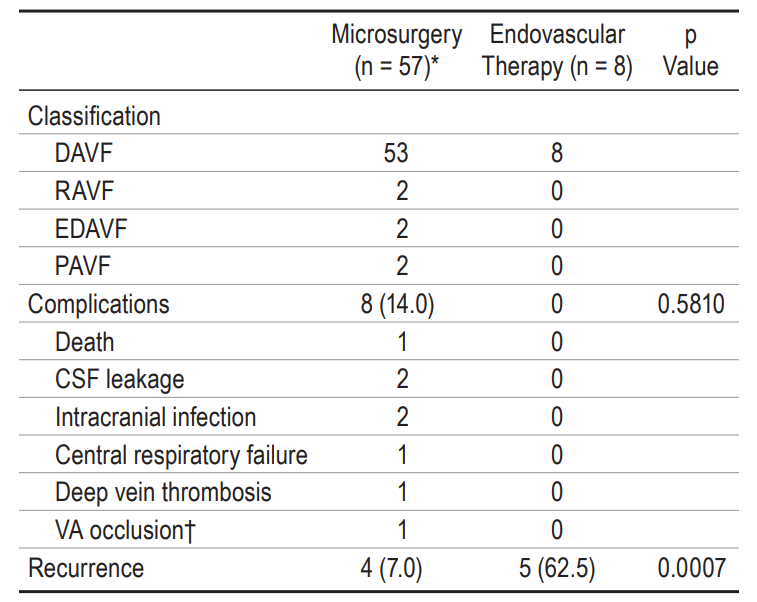
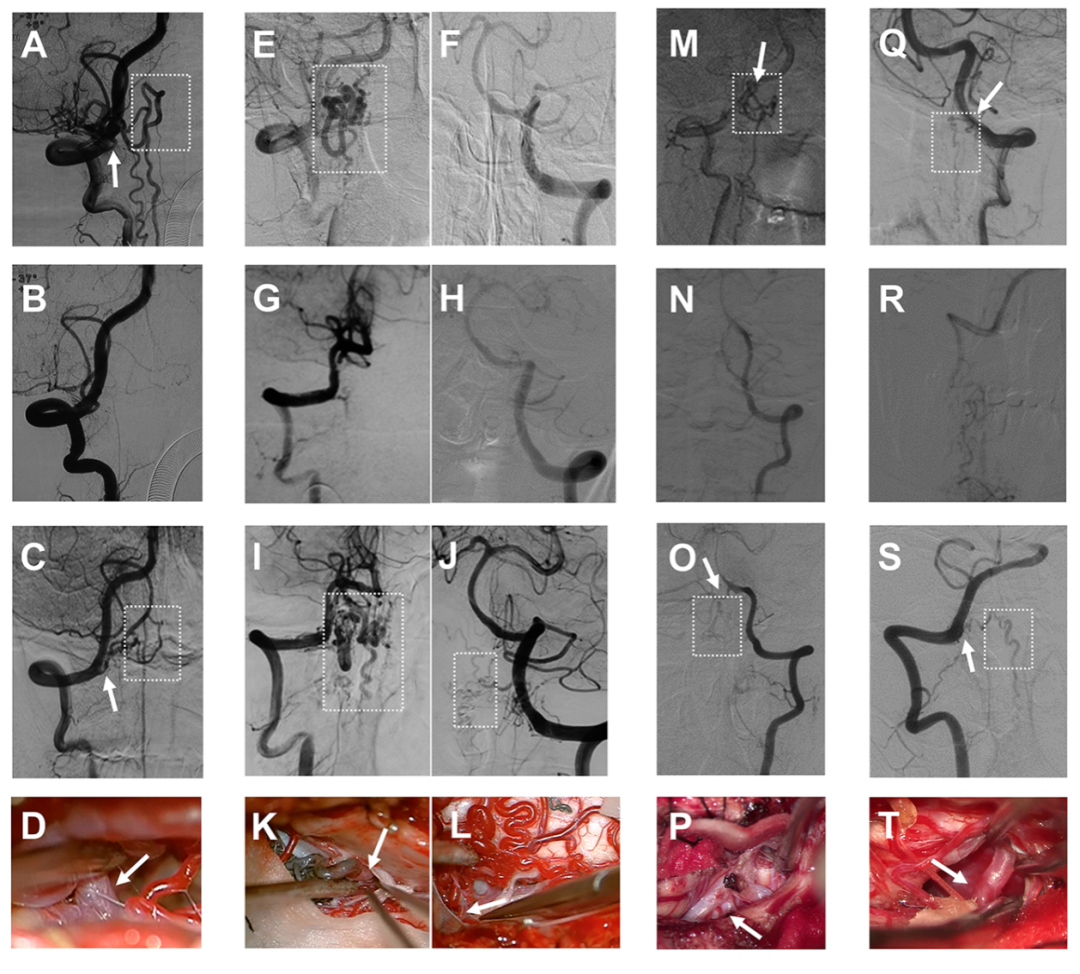
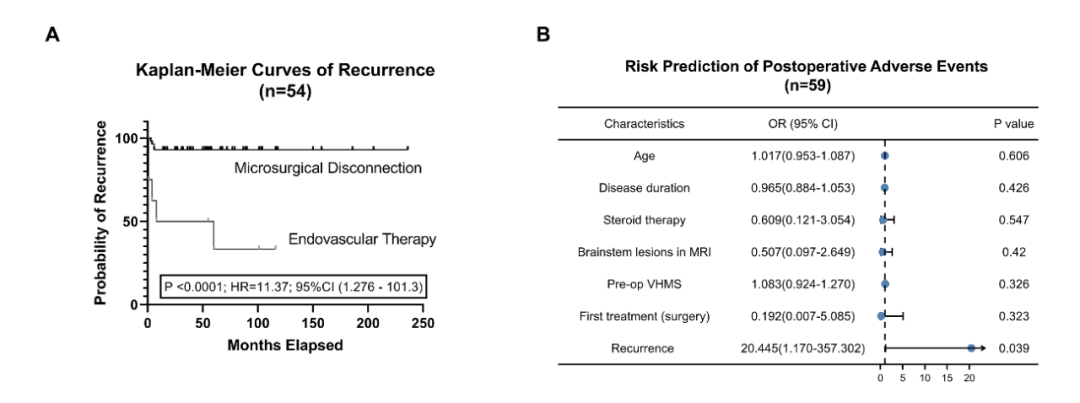
所有9名复发患者(13.8%)均为硬膜动静脉瘘,对应的两种复发模式如图5所示。第一种是血管再通(图5A-L)。共有8名患者在第一次治疗时接受了经动脉栓塞。5名患者使用Onyx作为栓塞材料,3名患者因栓塞再通而再次手术。栓塞组的复发率高于手术组(表3,p=0.007)。Kaplan-Meier分析表明,栓塞组的复发风险增加了11倍(中位复发时间=34个月,p<0.0001,图6A)。另一种复发模式是新生对侧供血动静脉瘘。有4例患者(手术3例,栓塞1例)出现这类型复发,其引流静脉可以与首次患病时相同(图5O/S,n=3)或不同(图5I/J,n=1)。其余复发患者(1例手术,2例栓塞)因首次造影资料缺失无法准确判断原因。大部分复发患者(8/9,88.9%)在我院接受显微手术二次治疗。
对于首次治疗,手术组的并发症发生率往往高于血管内治疗组,但差异无统计学意义(表3,p=0.5810)。一名患者在手术治疗后14天内死亡,原因考虑中枢性呼吸衰竭引起重症肺炎。多因素logistic回归分析显示,复发史会增加术后不良事件的风险(OR,20.455;95%CI,1.170-357.320;p=0.039;图6B)。55.6%(5/9)的复发患者在第二次治疗后出现不良事件。4名患者出现急性神经功能恶化,其中3名首次治疗为血管内治疗。两名首次治疗为手术治疗的患者发生了颅内感染。
结 论
综上所述,本研究是对静脉高压性脊髓病临床特点和长期随访的重要更新。我们总结了颅颈交界区静脉高压性脊髓病的独特临床特征,并提出了新的静脉高压性脊髓病评分量表。主要结局揭示,超过四分之一的患者出现迟发性神经功能恶化。首次就诊时65岁以上患者发生迟发性神经功能恶化的风险增加了8倍。栓塞再通是复发的原因之一,但也应重视对侧供血的新发瘘口。而且无论初始治疗方案如何,二次治疗的术后并发症风险都增加了20倍。所以这类患者在经验丰富的中心争取一次性解剖治愈是合理的。
通讯作者简介

张鸿祺 教授
首都医科大学宣武医院
主任医师、教授、博士生导师,现任首都医科大学宣武医院神经外科主任
目前担任世界介入神经放射联合会(WFITN)执行委员,亚洲及大洋洲介入神经放射联合会(AAFITN)执行委员、中国医师协会神经介入专业委员会主任委员、中华医学会神经外科学分会常委,中国老年学学会心脑血管病专业委员会常务理事、北京医学会神经外科分会副主委、《中国脑血管病杂志》《中国微侵袭神经外科杂志》编委、《JNIS》中文版主编
多年来,一直从事脑与脊髓血管病的外科和介入治疗,在脑动脉瘤、颅脑血管畸形、脊髓血管畸形等方面的临床和研究工作处于国内外领先水平。承担及完成“十三五”国家重点研发专项、国家自然科学基金项目等各级科研课题20项,在《JAMA Neurology》《BRAIN》《Annals of Neurology》等学术期刊发表论著170余篇,曾获国家科技进步二等奖
识别二维码,前往张鸿祺 教授学术主页
查看更多精彩内容
用心